Alergii
Dr.Bianca Matiș, medic primar alergologie și imunologie clinică
Este necesar un efort concertat pentru a rezolva problema alergiilor acum, dacă dorim să oprim creșterea în viitor a numărului de copii care suferă de afecțiuni alergice.- Acasă
- Alergii
Alergiile
Simptomele de rinită și astm bronșic, datorită aeroalergenelor, sunt cauzele majore de morbiditate, de pierderea productivității precum și creșterea costurilor de asistență medicală în unele țări europene.
Creșterea ratelor de sensibilizare ar putea conduce la noi solicitări în sistemul de sănătate, în ceea ce privește diagnosticarea, tratamentul și educația. S-ar putea, ca pe viitor, să existe mai multe persoane cu hiperreactivitate a căilor respiratorii și mai multe persoane care vor reacționa după o expunere la polen datorită interacțiunii acestuia cu aerul poluat. Este necesar un efort concentrat pentru a rezolva problema acum, dacă dorim să oprim creșterea în viitor a numărului de copii care suferă de afecțiuni alergice.
Cum dezvoltăm alergiile
Sistemul nostru imunitar facilitează, în general, răspunsul întregului organism în urma expunerii la anumite materii străine numite antigeni. Astfel, esența răspunsului imunitar este că materialul străin este neutralizat, distrus sau eliminat din organism foarte rapid. Cu toate acestea, uneori răspunsul imun poate duce la un prejudiciu pentru corp, acestea fiind numite reacții de hipersensibilitate. Acest raport între adaptarea și prejudiciul creat de către sistemul imunitar, poate duce și la un proces numit reacție alergică mediată de anticorpi.
În reacțiile alergice, antigenii sunt numiți alergeni. Alergenii sunt substanțe proteice care sunt comune dar sunt recunoscute de către sistemul imunitar al unor persoane ca un potențial material străin dăunător. La aceste persoane, alergenii induc producerea de anticorpi de tip IgE. Acești anticorpi IgE sunt specifici pentru alergenii în cauză. Anticorpii IgE circulă apoi prin tot corpul iar acest proces, care are loc în absența simptomelor clinice, se numește sensibilizare.
După contactul prelungit cu alergenul, are loc eliberarea explozivă de substanțe mediatoare(de exemplu, histamina) din anumite celule numite mastocite, ducând la o reacție inflamatorie, care la rândul său, duce la apariția semnelor clinice de alergie, cum ar fi: rinita, astm bronșic, urticarie sau eczemă, însă, simptomele se pot întrepătrunde într-o reacție alergică generalizată a întregului organism, numită anafilaxie.
Reacțiile alergice se pot manifesta în diverse organe și la grupe de vârstă diferite. Termenul de "alergie" este larg utilizat în lumea medicală și non-medicală, adesea în mod nejustificat. Demonstrarea implicării mecanismelor imunologice este esențială pentru a considera manifestările pacientului ca fiind de natură alergică și a le diferenția de alte reacții adverse la alimente și medicamente la care mecanismele imunologice nu pot fi dovedite.
Prezentăm în continuare, câteva definiții ale termenilor și noțiunilor de bază în alergologie:
- Atopie – tendința personală sau familială de a produce anticorpi IgE ca răspuns la cantități mici de alergeni, de obicei proteine și de a dezvolta simptome tipice de astm, rinoconjunctivită sau eczemă/dermatită. Termenul de "atopie" descrie această predispoziție clinică și nu trebuie folosit pentru a descrie boli.
- Alergie – o reacție de hipersensibilitate inițiată prin mecanisme imunologice. La majoritatea pacienților, anticorpii responsabili de manifestările alergice sunt de tip IgE, de aceea, in aceste cazuri, este vorba de o alergie mediată IgE. Mai există și un alt tip de alergie: alergia mediată non-IgE. In acest tip de alergie, sunt incluse: boala serului, alveolita alergică(afecțiuni mediate IgG), dermatita de contact(alergie mediată prin intermediul unor celule).
Revenind la atopie, aceasta este o condiție moștenită. De exemplu, riscul unui copil de a dezvolta o alergie mediată IgE este de 40-60% dacă ambii părinți sunt atopici. La copiii cu predispoziție mare, sensibilizarea IgE și afecțiunile atopice se instalează precoce în cursul vieții. Fenotipul alergic se exprimă variat în diferite perioade ale vieții. Astfel, alergiile alimentare joacă un rol predominant în primii ani de viață. Manifestările clinice sunt reprezentate, în special, de dermatita atopică și simptomele gastrointestinale. Pe măsură ce prevalența alergiilor alimentare scade cu vârsta, crește semnificația alergenilor inhalați, cu instalarea simptomelor de tract respirator superior și inferior. În multe cazuri, rinita alergică poate fi considerată un precursor al astmului bronșic.
Unele persoane care nu pot fi încadrate ca fiind “atopice” nu dezvoltă sensibilizare la alergeni obișnuiți în copilărie și adolescență, dar dezvoltă o alergie mediată IgE mai târziu, atunci când sunt expuse la doze mari de alergeni, adesea în prezența unor adjuvanți, cum ar fi fumul de țigară. Această situație este întâlnită cel mai adesea în cazul alergiilor profesionale. În cazul alergiilor la venin de insecte și la unele medicamente sunt implicate tot mecanisme mediate IgE, dar sunt afectate în aceeași măsură și persoanele atopice și cele non-atopice.
Apariția bolilor sau sindroamelor alergice solicită intervenția, pe de o parte a subiecților "predispuși"("atopici" în general) iar, pe de altă parte, a factorilor de mediu la care sunt expuși aceștia, și anume, la cantitatea de alergeni.
După calea de pătrundere, alergenii pot fi clasificați în:
- Pneumalergeni (polen, praf de casă, fungi atmosferici, păr și epitelii de animale);
- Alergeni alimentari(albuș de ou, lapte de vacă, alune, arahide, grâu, etc.);
- Alergeni de insecte(venin de albină, venin de viespe);
- Alergeni medicamentoși;
- Alergeni chimici(profesionali sau nu).
- Polenul atmosferic este alergenul cel mai răspândit în toată zona temperată, ducând la dezvoltarea unui număr relativ mare de rinite intermitente, rino-conjunctivite și astm bronșic. În mod obișnuit, plantele cu polen alergogen se împart în: graminee, ierburi, arbori. Gramineele cuprind circa 9000 de specii. Există variații mari în lume în ceea ce privește polenizarea lor. În Europa, această perioadă cuprinde lunile mai-iulie. Cynodon dactylon, Lolium perenae, Sorghum halepense, Bromus inermis, Holcus lanata, Phleum pratense, Triticum sativum, Festuca elation sunt cele mai importante plante din familia gramineelor alergogene în țara noastră și din Europa temperată. Polenul de ierburi este al doilea în ceea ce privește sensibilizarea polinică la noi în țară. Sensibilizările cele mai numeroase și mai severe apar la polenul de Ambrosia(Ambrosia artemisifolia, psilostachya, trifida). În România, aceste plante înfloresc vara târziu și toamna devreme iar epidemiile de astm bronșic(sever) apar toamna târziu. O oarecare importanță prezintă și polenul de Artemisia absinthium, Artemisia vulgaris(pelin negru) și Crysantemum care apare în țara noastră mai ales la mijlocul și sfârșitul verii. În România, polenul de arbori este dominant în lunile martie-mai și apoi iunie. Arborii, din punct de vedere alergologic, se reunesc in familia Fagale, cu subdiviziunile ei, (ex.: Betulacee, Fagacee, Ulmacee, Platunacee, Oleacee, etc). Deși polenul de arbori este puțin alergizant, în unele zone, sensibilizarea poate fi importantă.
- Fungii atmosferici(mucegaiurile) sunt răspândiți pe tot globul, dar incidența speciilor este diferită în funcție de continent sau regiune și, mai ales, de anotimpul în care s-a făcut cercetarea, știut fiind că aceștia se reduc în lunile de iarnă până aproape de zero. Temperatura medie, curenții de aer, precipitațiile și, mai ales substratul util hranei lor, influențează decisiv prezența și înmulțirea lor. În țara noastră, fungul dominant este Cladosporium care este puțin alergizant, la fel ca și Penicillium. Alternaria și Aspergillus sunt considerate a fi speciile întâlnite în majoritatea cazurilor de sensibilizări cu simptome severe respiratorii.
- Praful de casă este considerat pentru multe țări(inclusiv România), ca fiind principalul alergen sensibilizant respirator, atât pentru rinită persistentă cât și pentru astmul bronșic. El, este de asemenea, incriminat în apariția unor dermatite alergice. Praful nu este în sine un alergen ci un amestec de alergeni. Compoziția sa diferă de la o casă la alta și de la un loc la altul. Acarienii, părul și epidermele de animale, resturile de insecte și fungi, plus resturile de diverse vegetale, constituie, în ordinea de mai sus a importanței, multitudinea compoziției alergenice a prafului de casă. Principalul alergen din praful de casă este acarianul Dermatophagoides pteronyssinus, acesta fiind și primul identificat. Ulterior, s-a descoperit și al doilea acarian, Dermatophagoides farinae. Un gram de praf de casă poate conține sute și chiar mii din acești alergeni, mai ales în lunile februarie-martie și septembrie-noiembrie. Sensibilizarea la alergenul provenit din gândacul de bucătărie, în praful de casă sau ca alergen separat, a fost raportată relativ frecvent în ultimii ani; pot fi infectate bucătăriile sau aparatele electrocasnice. La subiecții sensibilizați, manifestările principale sunt apariția astmului bronșic sau a rinitei persistente ca alergen inhalant, dar este incriminat a avea un rol și ca alergen alimentar. Insectele respective fac parte din familia Blatidelor și sunt ubicuitare. Sunt cunoscute mai ales: Blatella germanica, Blatta orientalis, Periplaneta Americana ca și Blatta africana.
- Alergenul "păr de pisică" este un alergen puternic și răspândit. Antigenul este o glicoproteină, conținut în principal în salivă, dar existând în cantitate importantă și în extractele de păr, ca rezultat al "spălării" lor cu saliva proprie. Sensibilizarea umană se manifestă sub formă de rinită persistentă sau astm bronșic, uneori sever. Alergenul "păr de câine" are putere sensibilizantă relativ mică, deși câinii reprezintă populația de animale domestice cea mai mare. Alergenii sunt conținuți în scuame, dar se pot găsi și în urină, ser sau salivă. Nu a fost identificat un alergen major, dar cel din scuame este mai important. Reacțiile alergice la cobai au fost descrise atât la personalul de laborator cât și în mediul domestic datorită popularității din ce în ce mai mari a cobailor ca animale de companie. Sursele de alergeni sunt reprezentate de păr, urină, salivă și epitelii. Persoanele sensibilizate pot dezvolta astm, rino-conjunctivită și dermatită atopică. Simptome clinice similare pot fi generate și de expunerea la epiteliile de hamster.
Se apreciază că incidența alergiilor alimentare la copilul mic este în proporție de 0.5-6%. Trebuie diferențiate alergiile alimentare propriu-zise, de hipersensibilizările non-alergice care sunt, de asemenea, frecvente. De aceea este importantă investigarea tuturor manifestărilor clinice ce pot fi alergii alimentare. Principalele alimente alergizante sunt: laptele de vacă, ouăle de pasăre, peștele, soia, arahidele, midii, scoici, crustacee.
Destul de frecvent, alergenii alimentari dau reacții încrucișate:
- cu alte alimente din aceeași familie (ex.: grâul cu secara sau nucile și alunele);
- cu alte categorii de alergeni alimentari: frecventa asociere a alergiei la unele fructe(măr, alune) și unele legume(țelina și morcov);
- cu alți alergeni(polen-aliment), de exemplu, polenul de mesteacăn reacționează încrucișat cu alunele sau merele și cu țelina crudă. Astfel, ingestia de alune la un pacient cu rinită alergică la polen de mesteacăn poate declanșa un puseu de prurit faringian, însoțit de salve de strănuturi și rinoree.
Pe primul loc la noi în țară se află sensibilizarea la laptele de vacă, urmată de sensibilizarea la alergenii din ou.
Alergizarea prin înțepătura de insecte nu este frecventă, însă poate fi extrem de gravă, chiar fatală. Principalele insecte responsabile sunt albina(Apis melifera) și viespea(Vespula spp.). Toate proteinele din veninul de albină sunt alergenice. După inocularea veninului, se observă relativ repede o reacție locală cu eritem și edem important și, în unele cazuri, șoc anafilactic cu toate consecințele lui.
Cum diagnosticăm alergiile?
Diagnosticul bolilor alergice este un proces complex la care contribuie anamneza, examenul fizic, metodele de testare in vivo și in vitro.
Metode de testare a reacțiilor IgE mediate
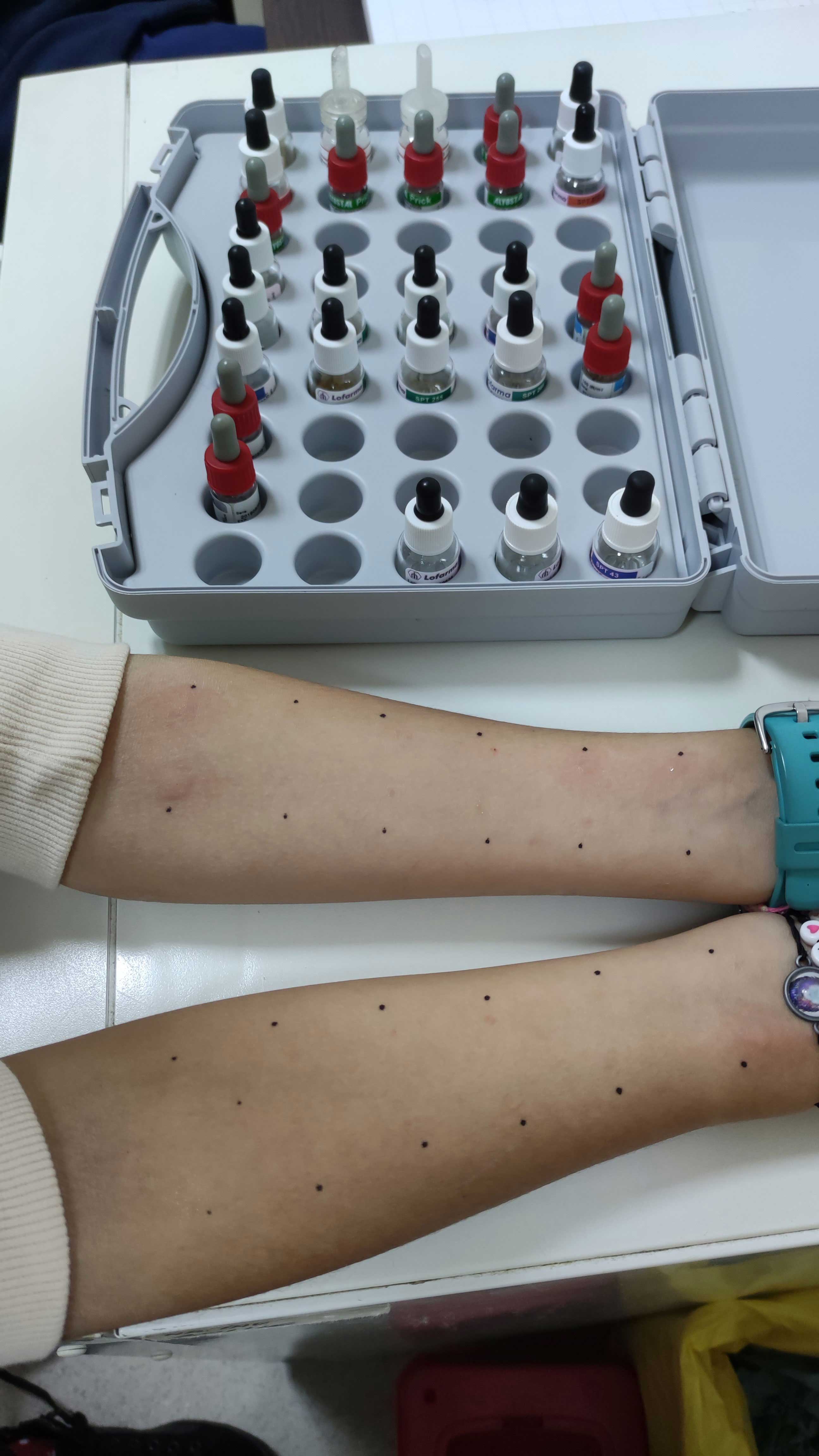
Testare pe piele
- Testul prick(testul prin înțepătură): reprezintă metoda de diagnosticare prin care se introduce în piele o doză mică de alergen cu ajutorul unei lanțete. În acest fel, se declanșează la locul testării o reacție alergică. Dacă rezultatul este pozitiv, se dovedește prezența la locul testării a IgE specifice pentru respectivul alergen și implicit, și sensibilitatea pacientului.
- Testul prick-la-prick: Este o variantă a testului prick. Este o metodă de diagnostic dacă alergenul suspectat nu e disponibil ca soluție comercială de testat. Testul este utilizat cel mai frecvent pentru a dovedi sensibilitatea la alimente.
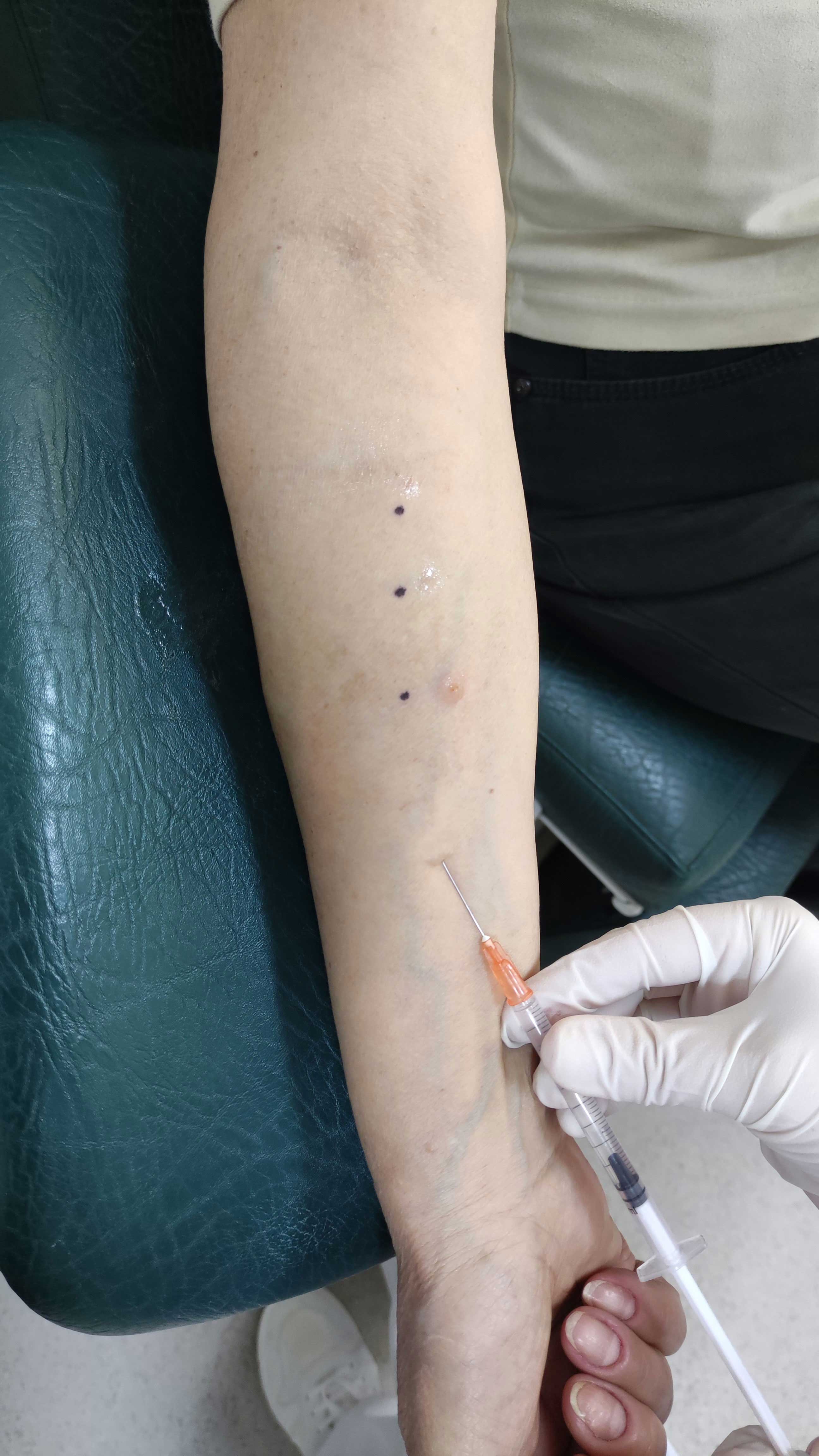
- Testul intradermic: este o metodă de diagnosticare efectuată prin aplicarea intra cutanată a unei doze mici de alergen, astfel încât aceasta va determina la locul de testare o reacție alergică imediată, mai rar întârziată. Pentru introducerea în piele a soluției de alergen se utilizează o seringă pentru insulină iar alergenele cel mai frecvent testate prin această metodă sunt substanțele medicamentoase. De asemenea, se folosește pentru precizarea gradului de sensibilitate înaintea inducerii terapiei imune specifice(testul prick titrat, de ex. pentru alergia la veninul insectelor).
Teste de provocare prin stimularea unui organ
- Test de provocare prin stimulare nazală(pentru rinita alergică)
- Test de provocare prin stimulare bronșică(pentru astm alergic)
- Test de provocare prin stimularea conjunctivei(pentru conjunctivita alergică)
- Test de provocare prin stimularea orală(pentru alergia la alimente)
- Determinarea IgE total în serul pacientului: se determină(prin metode de testare imunologice) totalitatea anticorpilor IgE care circulă în sânge fără a lua în considerare specificitatea lor față de alergenele individuale - IgE total. Această determinare primește o importanță orientativă. Bolile alergice imediate sunt, de obicei, corelate cu o creștere a IgE total.
- Determinarea IgE specifice în serul pacientului: oferă informații cu privire la existența de anticorpi IgE împotriva unui anumit alergen. Alergenul poate fi: polenul anumitor tipuri de copaci, ierburi precum și părul de animale, acarienii din praf de casă, veninul insectelor, alimentele și altele(de ex. penicilina). Este recomandat în cazuri neclare, de exemplu când între istoricul pacientului și testul cutanat există o discrepanță sau dacă nu se poate efectua sau interpreta testul cutanat din cauza unor boli de piele(eczeme, dermografism cutanat) și în cazul pacienților cu medicație antialergică continuă(de ex antihistaminice).
Conform recomandării Academiei Europene de Alergologie și Imunologie Clinică, testarea alergologică cutanată pentru principalii aero-alergeni trebuie să cuprindă:
| Alergen/control | Denumire latină |
|---|---|
| Control pozitiv Control negativ | Histamindihydrochloride 0,1% NaCl 0.9% |
| Alun | Corylus avellana |
| Arin | Alnus incana |
| Mesteacan | Betula alba |
| Platan | Platanus vulgaris |
| Chiparos | Cupressus sempervirens |
| Mix ierburi | Poa pratensis, Dactilis glomerata, Lolium perenne, Phleum pratense,Festuca pratensis, Helictotrichon pretense |
| Măslin | Olea europaea |
| Pelin | Artemisia vulgaris |
| Ambrozia | Ambrosia artemisiifolia |
| Alternaria | Alternaria alternata |
| Cladosporium | Cladosporium herbarum |
| Aspergillus | Aspergillus fumigatus |
| Parietaria | Parietaria |
| Pisica | Epitelii |
| Câine | Epitelii |
| Acarieni din praf | Dermatophagoides pteronyssinus |
| Acarieni din praf și făinuri | Dermatophagoides farinae |
| Gândac de bucătărie | Blatella germanica |
Copaci care înfloresc timpuriu(ianuarie – mai)
| Planta | Perioada de înflorire | Importanța alergenică | Alergii încrucișate(exemple) |
|---|---|---|---|
| Mesteacăn | aprilie – mai | foarte mare, cel mai răspândit alergen sub formă de polen de pomi | de ex: arinul, alunul, fagul roșu, carpenul, fructele cu sâmburi |
| Arin | februarie – aprilie | mare, alergen agresiv, aproape niciodată monovalent | mesteacănul, fagul, stejarul, alunul |
| Alun | ianuarie - martie | mare, alergen agresiv | mesteacănul, arinul, fagul roșu |
| Plop | martie- aprilie | scăzută | |
| Salcie | martie- aprilie | scăzută(polenizare prin insecte) |
Copaci care înfloresc in lunile aprilie – iunie (mediu-înfloritori)
| Planta | Perioada de înflorire | Importanța alergenică | Alergii încrucișate(exemple) |
|---|---|---|---|
| Tei | iunie - iulie | scăzută | |
| Măslin | aprilie – iunie | importanța crescută în spațiul mediteraneean | frasin, liliac, privet |
Polenul ierburilor și al cerealelor
| Planta | Perioada de înflorire | Importanța alergenică | Alergii încrucișate(exemple) |
|---|---|---|---|
| Orz | iulie – septembrie | scăzută, fluxul de polen e nesemnificativ | alte ierburi, alimente |
| Ovăz | iulie – august | scăzută, fluxul de polen e nesemnificativ | |
| Porumb | iulie – septembrie | scăzută, fluxul de polen e nesemnificativ | |
| Secara | mai – iunie | alergen răspândit, alergen sub formă de ierburi | |
| Grâu | iulie – august | mai degrabă scăzută | |
| Ierburi* | mai – septembrie | crescută per total | alte ierburi/cereale/alimente |
| *De ex: Iarba câmpului(Agrostis stolonifera), Vitelar(Anthoxanthum odoratum), Golomat(Dactylis glomerata), Raigrasul peren(Lolium perenne), Ovazcior(Arrhenatherum elatius), Paius Roșu(Festuca rubra rubra), Poa pratensis, Timoftica(Phleum pratense) | |||
Polenul plantelor medicinale
| Planta | Perioada de înflorire | Importanța alergenică | Alergii încrucișate(exemple) |
|---|---|---|---|
| Pelin | iulie – septembrie | cel mai răspândit alergen sub formă de polen al plantelor medicinale | variat: sindromul țelina-pelinarita-condiment |
| Ambrozie | august – octombrie | alergen răspândit | pelin |
| Măcriș | mai – august | alergen răspândit | |
| Pătlagina | mai - octombrie | alergen răspândit |
Acarienii
| Latina | Romana | Habitat | Hrana | Condiții optime de existență/condiții de apariție |
|---|---|---|---|---|
| Dermatophagoides pteronyssinus | acarian din praful de casă | lenjerie de pat, saltele, animale de casă, covoare, textile | epidermă moartă | 25°C, 70-80% umezeală, vara târziu până toamna |
| Dermatophagoides farinae | acarian din praful de casă | la fel ca mai sus, în plus – în cereale, fân | epidermă moartă | 25°C, 70-80% umezeală, vara târziu până toamna |
Mucegaiurile
| Specie | Habitat | Fluxul sporilor | Captare |
|---|---|---|---|
| Alternaria(mucegaiul negru) | perete, alimente, cereale, legume, podele | iunie - septembrie | inhalare, nutriție |
| Aspergillus | podea, apa, aer, plante, locuințe umede, instalații de aer condiționat, alimente | peren | inhalare, nutriție(semnificativ în fabricarea alimentelor) |
| Cladosporium | podele, apa, aer, resturi de plante, locuințe umede, instalații de aer condiționat, alimente | apogeu: iulie-august | inhalare, rar prin nutriție |
| Penicillium | încăperi umede, grădină, frunze, pâine, brânză, fructe | peren | inhalare, nutriție |
Alergene de proveniență animală
| Animal | Sursa de alergeni | Particularități |
|---|---|---|
| câine | epitelii, par, excremente, saliva | Sensibilitatea depinde de rasă: sensibilitate mai mare la boxer și schnauzer decât la beagle sau câinele ciobănesc |
| pisica | alergenele se formează în piele, salivă | Cea mai frecventă sensibilizare, alergene foarte puternice. Alergenele rămân pentru mult timp în aerul încăperii. Spălarea blănii scade concentrația alergenului |
| porc de Guineea | urină, păr | Frecventă la persoanele expuse |
| cal | epitelii, excremente, salivă | Părul calului în saltele, plăpumi, canapele |
| păsări | excremente, pene | În special: papagali, porumbei, sindromul pasăre-ou |
Veninul insectelor
| Insecta | Reacție încrucișată cu | Ac/Venin |
|---|---|---|
| albina | bondarul | Acul rămâne(aproape) întotdeauna înfipt 50 – 100 µg venin/înțepătură |
| viespe | bărzăunul | Acul rămâne uneori înfipt 2 – 10 µg venin/înțepătură |
| bondar | albina | Acul nu rămâne niciodată înfipt |
| bărzăun | viespea | Acul nu rămâne niciodată înfipt aprox. 100 µg venin/înțepătură |
CALENDAR POLINIC ÎN ROMÂNIA

Cum tratăm alergiile?
Manifestările alergice sunt cauzate de expunerea pe tot parcursul anului la alergeni, de aceea este recomandat, ca în urma consultului alergologic, să se elaboreze recomandări conform cărora pacienții să limiteze expunerea la astfel de alergeni.
Tratamentul alergiilor pe tot parcursul anului include trei tipuri diferite de intervenție:
- Măsuri de evitare a alergenilor și de control al mediului
- Managementul farmacologic
- Imunoterapie
O formă veche de terapie – imunoterapia specifică:
- imunizare împotriva febrei fânului(1900)
- desensibilizare(1907)
- hiposensibilizare(1922)
- injecție cu alergeni(din 1998)
- imunoterapie specifică(din 2000)
Principiul imunoterapiei alergen-specifice:
- Tratament ce constă în administrarea repetată de cantități crescânde de alergen până la obținerea așa-numitei doze de menținere(doza maximă).
- Doza de menținere: doza individuală de alergen pe care o va administra pacientul pe o perioadă lungă de timp(între 3 și 5 ani), fără efecte secundare.
- Tratament prelungit: administrarea repetată a dozei maxime.
- Scopul tratamentului: diminuarea evidentă a sensibilității împotriva alergenului administrat, lipsa definitivă sau pe perioadă lungă a simptomatologiei alergice. Limitarea consumului de medicamente simptomatice.
- Decisivă pentru succesul unei imunoterapii specifice cu alergeni este doza de alergen obținută cumulativ pe o perioadă lungă de timp.
La prescripția de extracte terapeutice trebuie respectat:
- Extractul de alergen trebuie să conțină doar alergene clinic relevante.
- Să nu se amestece alergenele sub formă de polen cu alergenele perene din categoriile acarieni, epitelii de animale sau mucegaiuri și, pe cât posibil, nici între ei(praf cu mucegai).
- Să se prescrie la timp, soluția terapeutică pentru tratamentul prelungit; să se respecte perioadele de administrare.
- Să se amestece, pe cât posibil, doar alergenii care produc reacții încrucișate, de ex. mesteacăn/arin/alun.
Indicații:
- alergiile imediate ale căilor respiratorii(rino-conjunctivită, astm bronșic)
- alergiile la veninul de insecte
- la copiii cu vârsta peste 5 ani(excepție: imunoterapie sublinguală)
- diagnostic clinic asigurat(anamneză, test cutanat pozitiv, test de provocare pozitiv și/sau confirmarea de IgE specifice)
- motivația și încrederea pacientului
Contraindicații absolute:
- boli infecțioase acute, tuberculoza activă
- modificări secundare ale organului afectat(de ex emfizem)
- boli autoimune
- astm bronșic sever, necontrolat, FEV1 < 70 %
- boli tumorale maligne
- boli cu contraindicații pentru administrarea de adrenalină(de ex insuficiența cardiacă și insuficiența circulatorie)
- sensibilizarea la una dintre celelalte componente
Contraindicații relative:
- sarcina sau alăptare
- copiii cu vârsta de sub 5 ani
- anumite tratamente cardio-vasculare
În tratamentul alergiilor, pe tot parcursul anului este inclus și tratamentul de recuperare respiratorie, ce presupune și inhalarea aerosolilor salini ce tratează o serie largă de afecțiuni respiratorii.
Curele în salină au rezultate foarte bune pentru pacienții care suferă de astm. Crizele de astm vin pe fondul inflamațiilor de la nivelul căilor respiratorii(acestea se îngustează și produc acea senzație de lipsă de aer, de sufocare) iar aerosolii din saline tocmai asta fac: calmează inflamațiile și contribuie la refacerea mucoaselor respiratorii. Este recomandat tratamentul în salină cât mai devreme în astmul bronșic pentru că, sarea stimulează secreția bronșică și ajută la eliminarea acesteia iar reducerea inflamațiilor are un efect benefic și asupra tusei.
Metoda terapeutică din salinele naturale se bazează pe efectele benefice ale aerosolilor uscați de sare și pe mediul propice din salină(temperatura, încărcătura microbiană redusă și lipsa alergenilor din acest mediu). Aerosolii salini sunt micro – particule care sunt inhalate pe nas și pe gură de către pacient și care ajung în căile respiratorii superioare(cavitatea bucală, cavitățile nazale și faringe) sau cele inferioare(laringe, bronhii, bronhiole, alveole pulmonare) – unde dezinfectează mucoasele, elimină toxinele, refac elasticitatea membranelor celulelor și reduc micro-organismele iritante. În plus, efectul sării include și activarea mișcării ciliare(mișcarea cililor vibratili de la nivelul celulelor epiteliale respiratorii), ce ajută la mobilizarea mai ușoară a secrețiilor.
Referințe
- The skin prick test – European standards Heinzerling et al. Clinical and Translational Allergy 2013
- International Consensus on Allergen Immunotherapy II: Mechanisms, standardization and pharmacoeconomics. Julet et al. JACI 2016
- Wright LS, Phipatanakul W. Environmental Remediation in the Treatment of Allergy and Asthma: Latest Updates. Curr Allergy Asthma Rep. 2014 March;14(3): 419.
- Scadding GK. Optimal management of allergic rhinitis. Arch Dis Child. 2015;100:576–582.